 Ключевые проблемы:
Ключевые проблемы:
Как связано утомление с профессиональными заболеваниями офисных сотрудников?
Как развивается утомление?
Что должна содержать программа профилактики утомляемости?
Утомляемость является одним из факторов риска, профилактика которого сможет помочь сохранить персонал здоровым, увеличить его производительность труда и тем самым улучшить экономические показатели компании. По данным Организации стран – экспортеров нефти (ОПЭК), утомляемость идентифицирована как основная причина несчастных случаев в нефтяной отрасли за последние 30 лет, а министерство транспорта Англии указывает, что 20 процентов аварий происходят из-за переутомления на работе.
Как связано утомление с профессиональными заболеваниями офисных сотрудников
Причина возникновения профессионального заболевания – воздействие вредных факторов на работника. Под влиянием вредного фактора организм пытается скорректировать нагрузку через реакции физиологической защиты (повышение сердечного ритма, давления и др.). Данный ответ не носит патологического характера, поэтому называется стадией компенсации. При длительном неблагоприятном воздействии организму не хватает ресурсов для поддержания физиологического равновесия, и в нем запускаются патологические процессы (предболезнь, болезнь), что уже является декомпенсацией.
Именно длительное воздействие переутомления в течение нескольких месяцев, а иногда и лет становится неблагоприятным фактором, вызывающим многие заболевания. Известно, что утомление влияет на выработку гормонов аппетита и в итоге приводит к ожирению и избыточной массе тела. Переутомление идет рука об руку с такими проблемами, как алкоголизм, сердечно-сосудистые заболевания, синдром хронической усталости, психологические нарушения.
Из перечня профессиональных заболеваний (Утвержден приказом Минздравсоцразвития России от 27 апреля 2012 г. № 417н.) можно выделить те, которые наиболее часто встречаются у офисных сотрудников. К ним относятся: варикозное расширение вен, тромбофлебит, дорсопатии (остеохондроз), синдром запястного канала, синдром сухого глаза, головные боли, синдром хронической усталости.
Доказано, что утомление и переутомление приводят к уменьшению электрической активности областей мозга, особенно в префронтальной коре (Передняя часть лобных долей головного мозга, отвечающая за устойчивость внимания, организованность, оценку, самоконтроль, решение задач, критическое мышление и некоторое другое). На уровне поведенческих изменений это влечет за собой ухудшение осознанности, невозможность решать сложные задачи, трудности с проведением математических калькуляций, ухудшение внимания.
Влияние утомления на здоровье, безопасность и производительность сотрудников сложно оценить. На данный момент не известны маркеры утомляемости, которые возможно обнаружить в крови или другой биологической среде организма. Именно поэтому специалисты сравнивают процесс утомления с употреблением алкоголя. Проведенные исследования показывают, что работа в течение 22 часов соответствует 1 промилле в крови, что превосходит в 10 раз разрешимые концентрации для водителей России.
Как развивается утомление
Есть определенные симптомы развития утомления.
Плохое настроение. Усталость негативно влияет на наше эмоциональное состояние. Человек становится безынициативным и демотивированным.
Ухудшение межличностной коммуникации. Общение с коллегами уменьшается и затрудняется, что приводит к ухудшению деловых контактов и производительности.
Плохая память. Утомление ухудшает процесс запоминания.
Ухудшение внимания. Невозможность сконцентрировать внимание особенно четко видно при решении важных и срочных задач, проведении совещаний.
Некачественное решение поставленных задач. Процесс решения становится затянутым или невозможным из-за ухудшения способности к идентификации проблемы, выбору вариантов из альтернатив, конструированию зрительных образов.
Невосприятие риска. Человек теряет критичность к опасным ситуациям.
Различают следующие виды утомления:
- от сменной нагрузки;
- от переработки и высокой информационной нагрузки;
- от смены часовых поясов.
Советует
Андрей ТЯЖЕЛЬНИКОВ, главный врач городской поликлиники № 5 Амбулаторного центра Департамента здравоохранения города Москвы
Утомляемость офисных работников накапливается главным образом из-за чрезмерной интеллектуальной и эмоциональной нагрузки. Чтобы этого избежать, работодателю следует стимулировать своих сотрудников на активное проведение междусменного времени отдыха. Организация различных корпоративных мероприятий тоже способствует как психологической, так и физической разрядке.
Два последних вида непосредственно связанны с работой офисов компании. Профессор ДЕНИСОВ Э. И., старший научный сотрудник НИИ Медицины труда ФАНО РАН, говорит о важности оценки и профилактике утомления у работников с целью повышения производительности труда и эффективности компаний в условиях меняющихся трудовых требований (Методические рекомендации НИИ Медицины труда ФАНО РАН/ Методические рекомендации по оценке профессионального стресса при напряженном умственном труде у офисных работников/ 2011).
Что должна содержать программа профилактики утомляемости
Управление утомляемостью сотрудников – важный компонент социальной ответственности бизнеса. Предотвращая развитие переутомления, можно поддерживать высокие работоспособность и уровень здоровья, проводя профилактику хронических заболеваний.
В России уже давно известно о вреде курения, важности физической нагрузки и регулярных медицинских обследований. По этой причине крупные частные и государственные компании пришли к выводу о необходимости реализации программ по изменению поведения сотрудников в области питания, сна, физической активности. Наиболее активно программы по профилактике утомления внедряют нефтяные и газовые компании. Это и понятно, ведь цена ошибки работника – десятки и тысячи долларов, человеческие жизни.
Содержание программы профилактики утомляемости
Эффективная программа по управлению утомляемостью на рабочем месте состоит из следующих элементов.
Политика компании. Документальные требования к сотрудникам, включающие стандарты и приказы по профилактике профессиональных и обусловленных работой заболеваний.
Обучение. Тренинги должны быть направлены на обучение идентификации симптомов утомления, основам рационального труда, эргономики.
Измерение. Все происшествия и заболевания могут быть сведены в одну базу данных, с помощью которой будет возможно проанализировать влияние утомления на работоспособность и частоту возникновения травм.
Поддержка. Медицинская и профилактическая поддержка, направленная на оценку качества сна, улучшение сна, лечение проблем со сном. Она может включать консультации врачей и психологов.
Программы профилактики утомления должны обязательно включать в себя знания и навыки, касающиеся важности эргономики, чередования труда и отдыха, здорового сна. При профилактике утомления за рубежом уделяют основное внимание именно сну.
Сон – восстановительный инструмент организма. Он помогает сохранять хорошую память, восстанавливать клетки. Ученые уже достаточно давно говорят, что оптимальное время сна – 7–8 часов.
Вот какие советы можно дать работнику, чтобы он смог определить продолжительность своего сна:
- уберите ваш будильник и спланируйте время так, чтобы вы могли просыпаться самостоятельно;
- постарайтесь преодолеть недостаток сна как минимум в течение двух дней;
- в следующие три или четыре дня записывайте время, кода вы ложитесь спать и встаете;
- рассчитайте среднюю продолжительность сна – это оптимальное время для того, чтобы ваш организм восстановился и выспался.
Поддержка в нерабочее время
Помимо использования программ на рабочем месте, необходимо изменять поведение сотрудников, используя программы поддержки. Имеет смысл разрабатывать специализированные методические пособия (профилактика утомления, эргономика), проводить дни здоровья, посвященные вопросам стресса и утомления.
Западные компании используют комнаты отдыха и пропагандируют кратковременный сон, позволяющий восстановить работоспособность после обеда. Данный подход не получил распространения в России. Пожалуй, исключением являются разве что крупнейшие российские IT-компании.
Модель изменения образа жизни
Для повышения эффективности программы профилактики утомляемости следует использовать модель изменения поведения сотрудников, включающую образовательный, скрининговый, консалтинговый и развлекательный компоненты. При скрининге целесообразно использовать психофизиологическое оборудование. Именно в ходе скрининга сотрудник получает толчок к осознанию процесса важности изменения образа жизни.
Скрининговый метод – способ ранней диагностики заболевания. Позволяет выявить признаки заболевания до появления объективных показателей.
Модель изменения образа жизни сотрудника с использованием вышеперечисленных компонентов состоит из четырех стадий.
Стадия 1. Не готов к изменениям.
Промежуточный этап 1. Скрининг и консультация специалиста. Осознание наличия проблемы.
Стадия 2. Предготовность.
Промежуточный этап 2. Обучение навыкам изменения поведения.
Стадия 3. Готовность. Консалтинг на тему изменения образа жизни. Проведение специализированных мероприятий по изменению поведения.
Стадия 4. Закрепление. Развлекательный компонент позволяет закрепить поведение и показать, что сотрудник ничего не потерял, отказавшись от вредных привычек.
Ответы на ваши вопросы
Нужен ли медосмотр офисным сотрудникам?
Должны ли офисные работники проходить медосмотр при приеме на работу и периодические медосмотры? Аттестацию рабочих мест и спецоценку у нас не проводили. Но в штате есть фельдшер.
Ольга МЕШКОВА, финансовый директор (Электросталь)
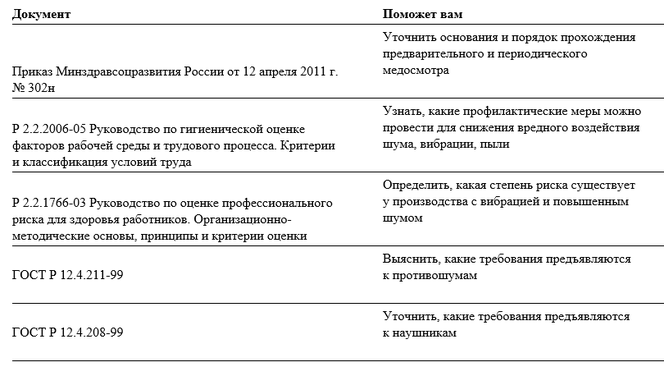
Медицинские осмотры при приеме на работу, а также периодические медосмотры проходят те работники, у которых на рабочих местах имеются вредные факторы, перечисленные в приказе Минздравсоцразвития России от 12 апреля 2011 г. № 302н. Если у вас не проводилась аттестация или спецоценка, необходимо провести производственный контроль. Для офисных работников характерна работа за компьютером. Если она составляет более 50 процентов рабочего времени, то медосмотр необходим.
Как выдать работнику СИЗ, если они не указаны в типовых нормах?
Как выдать работнику спецодежду и другие СИЗ, если они не предусмотрены для его профессии ни типовыми нормами, ни результатами аттестации рабочих мест?
Светлана СИВЧЕНКО, инженер по охране труда (Санкт-Петербург)
Если ни результаты аттестации, ни типовые нормы не предусматривают выдачу СИЗ, значит, работодатель не обязан их выдавать. Однако, желая улучшить условия труда, средства индивидуальной защиты можно выдать. Правила выдачи СИЗ можно закрепить в локальном нормативном акте. При этом нужно учесть, что затраты на средства индивидуальной защиты будут облагаться налогом.
Нужен ли медосмотр инженерам?
У нас – проектный институт, основной контингент которого – инженеры, занятые на работе с оргтехникой. Требуется ли при трудоустройстве направлять вновь принятых сотрудников на предварительный медосмотр?
Светлана ИВАНОВА, специалист по кадрам (Уфа)
Если сотрудники заняты на работе с оргтехникой, на их рабочих местах могут быть вредные факторы производства. Определить их наличие можно в ходе производственного контроля либо по результатам специальной оценки условий труда. Если будут обнаружены факторы, упомянутые в приказе Минздравсоцразвития России от 12 апреля 2011 г. № 302н, сотрудники обязаны проходить медосмотры. Когда работники главным образом выполняют свои функции за компьютером, а другой оргтехникой пользуются время от времени, то определяющим является время, которое они проводят за монитором. Если – более 50 процентов рабочего времени, то медосмотры также необходимы (п. 13.1 СанПиН 2.2.2/2.4.1340-03).
Запомните главное:
1 Переутомление может стать причиной профессионального заболевания даже у офисного работника.
2 Признаки переутомления не всегда можно быстро обнаружить.
3 Профилактика утомляемости может привести к снижению уровня не только профзаболеваний, но и производственного травматизма.
4 Для снижения риска развития профзаболеваний нужно внедрить программу профилактики утомляемости работников.
Иван РЫБАКОВ, управляющий директор консалтинг-центра Doctor(Москва)
Источник: e.otruda.ru


 Ключевые проблемы
Ключевые проблемы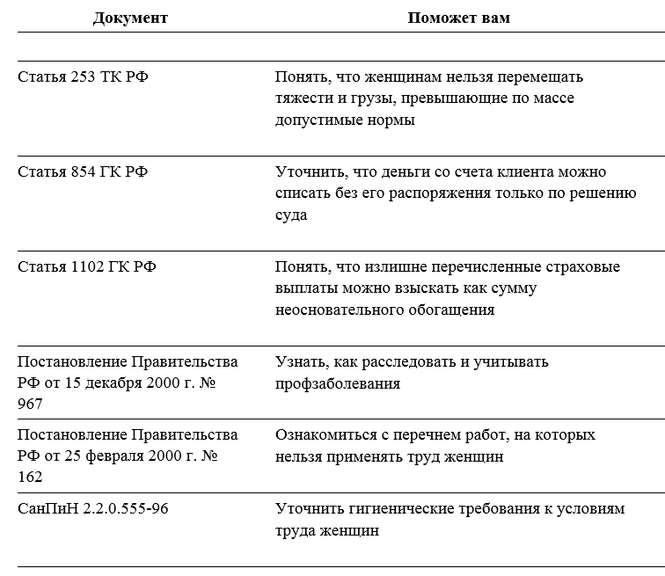






.jpg)



